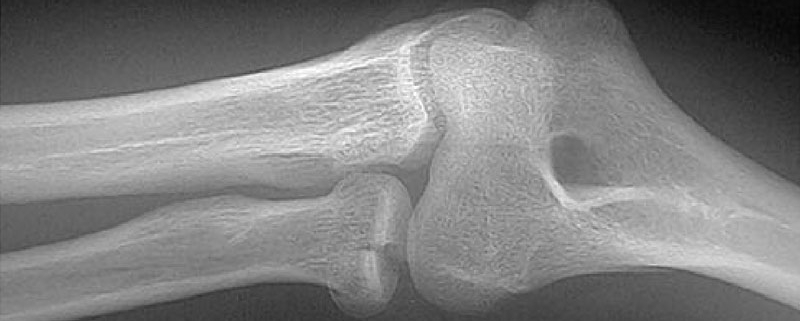
La rottura del tendine rotuleo si presenta più spesso in soggetti giovani e sportivi con tendinosi degenerative e in soggetti anziani che affrontano sforzi improvvisi senza avere una adeguata preparazione.
Le rotture dei tendini possono essere parziali o totali.
Al momento dell’infortunio si avverte uno schiocco al ginocchio con la sensazione di qualcosa che “va fuori posto”. Nella maggior parte dei casi al dolore si associano anche gonfiore e difficoltà ad estendere il ginocchio.
L’ecografia è solitamente sufficiente per una conferma diagnostica; la risonanza magnetica (RMN) può dare indicazioni più dettagliate in caso di lesione parziale.
In caso di lesione parziale del tendine rotuleo e quadricipitale il trattamento può essere conservativo, prima con immobilizzazione e deambulazione con stampelle per quattro settimane, poi con progressivi esercizi di rinforzo muscolare. Per ottenere risultati si devono attendere almeno quattro mesi perché il processo di guarigione, cicatrizzazione e riorganizzazione del tessuto tendineo è lungo.
In caso di lesione totale dei tendini rotuleo e quadricipitale il percorso più indicato è quello dell’intervento chirurgico.
La tenorrafia quadricipitale è l’intervento chirurgico che si rende necessario in seguito ad un evento acuto quale la rottura traumatica o degenerativa, parziale o completa, del tendine quadricipitale o del tendine rotuleo.
La tecnica della tenorrafia quadricipitale consiste nella sutura con fili non riassorbibili del tendine lesionato associato a rinforzo con tessuto biologico autologo (il prelievo è solitamente effettuato o dalla porzione distale della bandeletta ileo-tibiale o dal tendine quadricipitale), spesso associato ad un cerchiaggio rotuleo necessario per proteggere le suture.
La chirurgia è complessa e se non è ben eseguita può portare ad avere una rotula alta con conseguente deficit della flessione.
Dal punto di vista della riabilitazione post intervento bisogna considerare che i primi 2 mesi post-operatori sono il periodo critico e che bisogna essere molto cauti e progressivi nel recupero della flessione e nel rinforzo del quadricipite.
L’apofisite tibiale anteriore detta anche sindrome di Osgood-Schlatter è più frequente negli atleti adolescenti maschi (10-13 anni) che spesso sono cresciuti rapidamente.
È attribuibile ad un sovraccarico abnorme sulla cartilagine in accrescimento che causa delle microfratture del nucleo osseo apofisario.
Il quadro clinico legato alla sindrome di Osgood-Schlatter è caratterizzato da dolore localizzato sulla tuberosità anteriore della tibia che viene esacerbato dall’attività fisica e recede con il riposo; localmente è presente una tumefazione dolente alla digitopressione.
La diagnosi è clinica e supportata da esami strumentali quali una radiografia per valutare eventuali calcificazioni o problemi inserzionali.
Il trattamento indicato per la sindrome di Osgood-Schlatter è il riposo. Nei periodi di riacutizzazione del male è necessario che i ragazzi interrompano l’attività fisica. Il quadro tende a risolversi con la fine dell’accrescimento.
Riabilitazione per Sindrome di Osgood-Schlatter
Il trattamento riabilitativo è utile ed è mirato al controllo del dolore, attraverso l’utilizzo di ghiaccio più volte al giorno e di terapie fisiche come ionoforesi, laserterapia, massaggio e stretching: in questa prima fase è utile ridurre il carico sulla gamba, quindi è indicata la rieducazione in piscina.
Successivamente il trattamento prevede di eliminare le tensioni muscolari del quadricipite che possono aver causato microtraumi in quella zona del ginocchio attraverso il massaggio decontratturante e lo stretching specifico accompagnato da un rinforzo muscolare volto ad elasticizzare il muscolo ed esercitazioni per migliorare la coordinazione intermuscolare tra quadricipite stesso e i flessori.
La tendinopatia rotulea è una patologia molto frequente che clinicamente si rileva con dolore al polo inferiore della rotula e tumefazione dolente alla digitopressione.
Il dolore insorge gradualmente, si riduce con il riscaldamento ma progressivamente limita il movimento. Può essere la conseguenza di un evento acuto scatenato da un sovraccarico funzionale o da microtraumi ripetuti nel tempo.
Il trattamento della tendinopatia rotulea, inizialmente conservativo è sempre molto delicato e le possibilità di successo dipendono dalla gravità del quadro patologico e dal tempo di insorgenza della sintomatologia. Il trattamento riabilitativo prevede all’inizio un riposo attivo, riducendo cioè il carico del lavoro e il controllo del dolore attraverso terapie fisiche (laser, onde d’urto, ultrasuoni, tecar e vibra). Molto importante il massaggio decontratturante del quadricipite, riflessogeno del retto femorale e il massaggio trasverso profondo del tendine rotuleo unito ad una buona esecuzione di esercizi di stretching della catena anteriore e posteriore per allentare le tensioni sul tendine stesso. In fase subacuta si può iniziare il rinforzo muscolare ed elastico del quadricipite sia in palestra che in vasca riabilitativa.
L’insorgenza di lesioni cartilaginee del ginocchio è frequente per un meccanismo di usura determinato dalla ripetizione di alcuni movimenti, o in seguito a traumi veri e propri. Un’erosione della cartilagine, più o meno profonda, viene chiamata condropatia e provoca un alterato scorrimento dei capi ossei che si traduce in dolore, gonfiore e difficoltà di movimento.
Per lesioni cartilaginee del ginocchio più lievi è indicato il trattamento conservativo mentre per i casi più severi viene scelto quello chirurgico. Lo scopo terapeutico è di interrompere il circolo vizioso che, mediante l’aumento progressivo dell’attrito, porta alla degenerazione articolare. Il programma riabilitativo viene personalizzato in base alla sede e all’entità della lesione, con l’obiettivo di ridurre il dolore con terapie fisiche (laser, ionoforesi, tens, tecar e vibra) e ripristinare il tono-trofismo di particolari gruppi muscolari che svolgono un importante ruolo protettivo.
Nella riabilitazione post intervento è fondamentale svolgere un adeguato protocollo riabilitativo che permetta di recuperare il massimo nel rispetto dei tempi biologici di guarigione propri del tessuto cartilagineo. La riabilitazione ha come obiettivi la riduzione del dolore e del gonfiore con terapie fisiche (ionoforesi, laser ad alta potenza, tens, tecar e vibra), recupero dell’articolarità, della forza muscolare e della coordinazione neuromotoria alternando palestra e vasca riabilitativa. In palestra vengono alternate terapie fisiche e manuali, esercizi di rinforzo e di propriocezione. In vasca il paziente comincia a recuperare lo schema del passo e i movimenti dell’articolazione operata.
La sindrome della bandelletta ileo-tibiale si presenta con un quadro infiammatorio cronico che interessa l’ultimo tratto della fascia lata dove può verificarsi un attrito meccanico che genera uno stato infiammatorio doloroso che si acutizza nei movimenti di flesso-estensione del ginocchio. Alcuni fattori anatomici come il varismo di ginocchio e l’ipoestensibilità della catena muscolare posteriore, possono favorire l’insorgenza della sindrome. I sintomi principali consistono nel dolore laterale di ginocchio a livello dell’inserzione della bandelletta. Il trattamento iniziale della sindrome della bandelletta ileo-tibiale è sempre conservativo e consiste nell’alternarsi, su indicazione del medico specialista, di terapie fisiche e manuali. Il tutto è incentrato sulla risoluzione dell’infiammazione attraverso l’utilizzo di terapie fisiche come ultrasuoni, laser ad alta potenza, ionoforesi e tecar. Massaggio decontratturante e stretching saranno necessari per ridurre la tensione della parte esterna della coscia e della gamba. Superata la fase acuta il trattamento prevede il rinforzo muscolare, sia in palestra che in vasca riabilitativa, dei muscoli della parte mediale del ginocchio per migliorare la ripartizione del carico a livello del quadricipite e il rinforzo dei fasci muscolari posteriori.
La frattura del femore si verifica più comunemente in persone giovani e negli anziani.
Nell’anziano la frattura del femore interessa di solito l’estremità superiore dell’osso (testa o collo del femore), limitando la mobilità dell’arto.
La frattura del femore nei giovani e negli sportivi nella maggior parte dei casi è la conseguenza di un evento traumatico (incidente stradale) oppure di carichi prolungati e ripetuti (comune tra gli atleti di fondo).
In rapporto all’eventuale spostamento dei segmenti fratturati, la frattura del femore, può essere considerata composta o scomposta;
La sintomatologia tipica della frattura del femore scomposta è caratterizzata da dolore intenso e limitazione funzionale della coscia.
Quando si tratta invece di una frattura composta, il paziente accusa dolore in sede inguinale ma può anche camminare.
La conferma diagnostica si avvale di una radiografia standard.
Il trattamento della frattura del femore richiede quasi sempre un intervento chirurgico di osteosintesi mirato a ottenere una ripresa funzionale precoce.
La tecnica chirurgica adottata dipende dal tipo di frattura e dall’età del paziente.
Solitamente, in caso di fratture mediali e pazienti di età maggiore di 60 anni viene eseguito l’intervento di sostituzione della porzione prossimale del femore fratturata attraverso l’applicazione di una protesi articolare totale (artroprotesi) o parziale (endoprotesi).
Nel caso invece di fratture laterali e pazienti più giovani si ricorre all’intervento di osteosintesi, cioè a un intervento chirurgico di bloccaggio dei frammenti ossei con mezzi metallici (vite e placca a scorrimento, chiodi).
Se i tessuti molli (pelle e muscoli) circostanti la frattura sono gravemente danneggiati o se non è possibile procedere con l’intervento chirurgico, viene eseguita una fissazione esterna.
Durante il periodo d’immobilizzazione bisogna comunque stimolare la muscolatura, per evitare che si indebolisca ma anche per aiutare la circolazione. In seguito è importantissimo iniziare un trattamento riabilitativo personalizzato.
Riabilitazione dopo la frattura del femore
L’obiettivo primario della riabilitazione è quello di autonomizzare il paziente agendo sul tono-trofismo muscolare, sul recupero del ROM e sulle possibilità di carico. Il carico va sempre deciso di concerto con il chirurgo ortopedico che ha trattato la frattura.
La rieducazione si svolge inizialmente per diminuire il dolore e l’infiammazione, in seguito per recuperare il massimo grado di movimento possibile, prima in palestra e alla rimozione dei punti di sutura anche in piscina. Il recupero graduale della forza muscolare e della coordinazione sono poi fondamentali per il massimo recupero funzionale possibile.
L’artrosi dell’anca (detta anche coxartrosi) è una patologia comune che colpisce l’articolazione dell’anca soprattutto nelle donne e nei soggetti di età avanzata.
La causa principale è una degenerazione delle cartilagini articolari dovuta all’usura, all’età o a precedenti interventi chirurgici.
Esordisce con dolore, rigidità e limitazione nei movimenti.
Il trattamento dell’artrosi dell’anca può essere conservativo o chirurgico. Il trattamento conservativo può includere, oltre all‘Idrokinesiterapia, anche la Tecarterapia, la Magnetoterapia, la Laserterapia, la Riabilitazione Funzionale e la Riabilitazione propriocettiva.
Se l’artrosi è in stato molto avanzato si effettua l’intervento di protesi di anca per la quale è indicata da subito la riabilitazione in acqua o idrokinesiterapia individuale.
Essa rappresenta un importante strumento in ambito riabilitativo in quanto sfruttando l’ambiente microgravitario permette all’articolazione di eseguire movimenti con un minore sovraccarico articolare.
La frattura del bacino interessa principalmente i giovani ragazzi di sesso maschile a causa di forti traumi subiti come per esempio incidenti stradali o sportivi.
In età più avanzata invece, sono colpite maggiormente le donne a causa della presenza di osteoporosi.
Caratteristiche dei sintomi
• Dolore (aumenta durante il movimento dell’anca o durante il cammino)
• Ematoma
• Zoppia
• Gonfiore (area interessata del bacino)
La riabilitazione di una frattura del bacino comprende diverse tecniche:
• Tecniche fisioterapiche eseguite dal terapista allo scopo di trattare eventuali disfunzioni di movimenti
• Massoterapia delle zone contratte
• Laserterapia ad Alta Potenza
• Tecarterapia
• Ultrasuoni
• Magnetoterapia
• Correnti Antalgiche
L’azione principale dell’ILEO-PSOAS è quello di flettere la coscia sul bacino.
La lesione è un evento molto raro e può essere un campanello d’allarme nei pazienti emofiliaci.
Molto più frequenti sono le contratture dell’ILEO-PSOAS. E’ tipico un inizio subdolo del dolore in fossa iliaca, aumentato da alcuni movimenti e che non produce impotenza prolungata, ma riduce notevolmente la prestazione sportiva. A volte si può sentire uno schiocco articolare a livello inguinale.
Le cause principali di contratture e lesioni dell’ILEO-PSOAS sono :
• Posture sbagliate
• Problemi intestinali
• Allenamenti sbagliati
• Traumi (ogni trauma che coinvolge la schiena e l’anca si riflette sicuramente sullo PSOAS che come risposta andrà in accorciamento)
• Problemi del disco
Le contratture e lesioni dell’ILEO-PSOAS vengono affrontate con trattamenti manuali per allungare il muscolo:
• Massaggio miofasciale
• Recupero dell’estensibilità e della forza muscolare
• Massaggio decontratturante
Successivamente bisogna cercare di ridurre l’infiammazione con terapie come la Tecarterapia o la Laserterapia Antalgica che sono in grado insieme alla terapia manuale ad aiutare nei processi di guarigione. Infine è importante eseguire una buona ginnastica posturale affinchè si stabilizzi un corretto equilibrio per ripristinare un nuovo stato di tensione tra le strutture muscolari, articolari e fasciali.
La pubalgia è una sindrome dolorosa che interessa principalmente la zona pubica, inguinale o all’interno della coscia.
Le cause principali sono:
• Traumi subiti a carico di bacino o ginocchio
• Alterazioni della curvatura della colonna vertebrale
• Alterazioni dei muscoli dell’addome
• Sovraccarico muscolare derivato da disfunzione della postura.
Il primo sintomo della Pubalgia è il dolore, che si manifesta la mattina al risveglio all’inizio degli esercizi fisici, per poi scomparire dopo il riscaldamento. Nelle fasi più avanzate si può presentare all’improvviso ed intenso tanto da impedire anche la semplice deambulazione.
IL TRATTAMENTO DELLA PUBALGIA
Esso è abbastanza complesso e può essere suddiviso in base all’aspetto sintomatico e funzionale.
Sintomatico: crioterapia, riposo funzionale, terapia fisica (Laser ad alta potenza, Tecarterapia e Onde D’urto), massaggio decontratturante.
Funzionale: stretching dei muscoli coinvolti, potenziamento dei muscoli addominali, esercizi propriocettivi, trofismo e forza muscolare tramite isometria ed elastici.
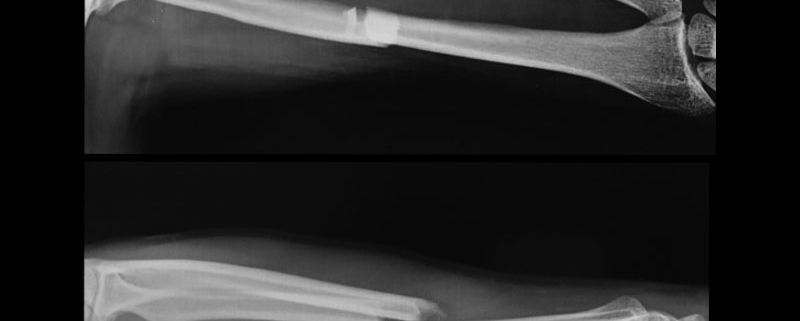
Per frattura di Colles s’intende la classica frattura dell’ estremità distale del Radio, causata dalla caduta in avanti con le braccia e mani iperestese, come a protezione dall’ impatto.
È una frattura molto più comune tra le persone che soffrono di osteoporosi. I sintomi più frequenti sono, dolore, gonfiore tra radio e ossa del carpo e tumefazione.
La terapia nella frattura di Colles può essere conservativa o chirurgica.
È opportuno, nel primo caso, iniziare delle sedute di magnetoterapia, anche in gesso, al fine di accelerare il processo di consolidamento e la formazione del “Callo Osseo”.
Successivamente, dopo aver tolto l’apparecchio gessato, si procede con la fisioterapia , che consiste in tecniche di linfodrenaggio manuale e nell’uso di Kinesiotaping drenante, utile per ridurre l’ edema. La seconda fase, prevede cauta mobilizzazione del gomito, polso e mano.
Non meno importanti sono le tecniche manuali per lo scollamento di eventuali esiti cicatriziali, oltre che per prevenire le aderenze fibrose. Per evitare eventuali complicanze, molto frequenti, come l’Algodistrofia, sono utili , sia la Tecarterapia che il Laser ad Alta Potenza. Può comunque risultare utile continuare con cicli di Magnetoterapia, e qualche seduta di Onde d’ Urto in quanto queste ultime hanno l’obiettivo di accelerare il processo di riparazione del tessuto osseo e dei tessuti molli.
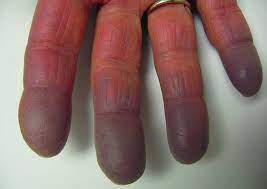
Il Fenomeno di Raynaud si manifesta per lo più nelle dita delle mani e dei piedi, spesso bilateralmente, ma può coinvolgere altre zone irrorate da piccoli vasi sanguigni più sensibili agli sbalzi di temperatura, quali punta del naso, lobi delle orecchie, lingua e labbra.
I sintomi maggiormente lamentati sono, il cambiamento di temperatura (da molto freddo a molto caldo), variazione del colore della pelle (cianosi, colorito biancastro della pelle), ipertermia (colorazione rossa della pelle), formicolio, dolore e bruciore.
La sintomatologia clinica del Fenomeno di Raynaud si manifesta solitamente dopo circa 20 minuti dall’esposizione ad un evento scatenante e la malattia può essere correlata a traumi di tipo fisico, attività lavorativa ripetitiva e utilizzo di apparecchiature che producono vibrazioni. È un fenomeno idiopatico, pertanto non si può prevenire.
È utile una regolare attività motoria della parte interessata per favorire una buona circolazione sanguigna, cicli di rieducazione motoria a secco, in acqua (Idrochinesiterapia), massoterapia cauta e drenante (in caso di gonfiore) ed elettroterapia antalgica (in caso di dolore ).
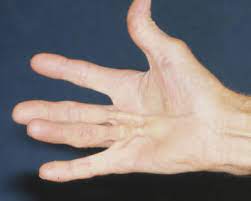
Il Morbo di Dupuytren è una progressiva retrazione dell’ aponeurosi palmare, il tessuto fibroso tra pelle e palmo della mano ed i tendini flessori.
Spesso bilaterale, ma si estende prevalentemente al 4° e 5° dito (anulare e mignolo).
Il Morbo di Dupuytren ha un’ evoluzione molto lenta (mesi/anni) ed ha spesso un andamento intermittente, senza guarigione spontanea.
Consiste in piccoli noduli fibrosi, che presto formano delle corde dure che sollevano il palmo della mano, lasciando i tendini intatti.
Il trattamento riabilitativo deve essere precoce, dopo due settimane dall’ intervento chirurgico, per contrastare l’ipergranulazione, la tensione sulla ferita e l’edema della mano, e prevede rieducazione attiva in flessione, mobilizzazione passiva in estensione e prevenzione dell’ edema. Gli esercizi devono essere preceduti da 10 minuti di massaggio con movimenti circolari, leggeri, nella zona della cicatrice.
Utile anche laserterapia ad alta potenza, immediatamente prima del trattamento.
La frattura del capitello radiale è generalmente causata da traumi indiretti, per caduta sull’arto superiore a mano iperestesa e gomito esteso.
Il dolore acuto causa una limitazione dell’articolarita’ e della forza.
Il trattamento della frattura del capitello radiale si distingue per tipo di frattura:
• tipo 1 semplici vengono trattate con una breve immobilizzazione seguita da precoce riabilitazione
• tipo 2 è indicato l’intervento chirurgico di riduzione e osteosintesi nel quale i frammenti vengono ricomposti e uniti con viti e placche; in casi più gravi si ricorre alla sostituzione protesica.
RIABILITAZIONE
• 1ª FASE: è importante la mobilitazione cauta ma precoce del gomito per evitare l’instaurarsi di rigidità articolari, prima con movimenti passivi, poi con movimenti attivi.
In questa fase per il controllo del dolore si fa uso della terapia fisica quale: laser, ionoforesi, magnetoterapia, tecar.
• 2ª FASE: è incentrata sul recupero della forza di tutta la catena muscolare con esercizi di rinforzo dei prono/supinatori, del polso, dei flesso/estensori dell’avambraccio, del bicipite, del tricipite e degli stabilizzatori della spalla con zavorre ed elastici.
La Sindrome del Tunnel Carpale si produce per un conflitto meccanico tra contenente e contenuto all’ interno del canale del carpo. Più precisamente, il nervo mediano viene compresso contro il legamento trasverso del carpo, generando deficit sensitivi e motori.
A seconda della causa della compressione, la Sindrome del Tunnel Carpale può avere indicazione chirurgica o conservativa; in entrambi i casi, il trattamento riabilitativo ha caratteristiche comuni ma con diversi tempi di recupero .
La prima fase del protocollo riabilitativo, ha come obiettivo la riduzione della flogosi, attraverso l’utilizzo di terapie fisiche (Laser, Ipertermia, Tecarterapia, Onde D’Urto, Elettroterapie ed Ultrasioni, IdrogalvanoTerapia), quindi massoterapia drenante dell’avambraccio e della mano e recupero dell’ articolarità, in particolar modo del pollice, attraverso chinesiterapia, stretching, mobilizzazioni in trazione del polso e della mano.
CHI SIAMO
Centro Fisiokinesiterapico Starbene S.r.l.
Largo Gaele Covelli, 4 – 88900 Crotone (KR)
P.Iva: 00847010790
REA: KR-125925
Codice univoco: 0000000
CONTATTI
Telefono: 0962 26961
Indirizzi email:
accettazione@starbenekr.it info@starbenekr.it
Pec: starbenekr@pec.it
Orari di Apertura
Dal Lunedì al Venerdì:
08.00/12.00 – 15:00/19:00
Sabato: 08.00/12.00